

نوشته شده توسط : دکتر ستایش
بیماری قلبی مادرزادی چیست؟
بیماری مادرزادی قلب (CHD) یک مشکل در نحوه تشکیل قلب قبل از تولد است. برخی از مسائل شدیدتر از سایرین هستند، اما همه آنها از جریان طبیعی خون در قلب شما و فراتر از آن جلوگیری می کنند. پیشرفت در تشخیص و درمان به اکثر کودکان مبتلا به CHD کمک می کند تا بزرگسال شوند. بیماری مادرزادی قلب (CHD) یک مشکل در ساختار قلب شما است که در بدو تولد وجود دارد. این مسائل - که مانع از جریان طبیعی خون می شود - ممکن است شامل موارد زیر باشد:
برخی از موارد CHD ساده هستند و ممکن است هیچ علامتی ایجاد نکنند. اما برخی دیگر می توانند تهدید کننده زندگی باشند و در دوران نوزادی نیاز به درمان دارند. ارائه دهندگان مراقبت های بهداشتی می توانند نقایص قلبی را در مراحل اولیه (قبل یا اندکی پس از تولد) تشخیص دهند. اما گاهی اوقات، افراد تا سن کودکی، نوجوانی یا بزرگسالی تشخیص CHD نمیدهند. انواع بیماری های مادرزادی قلب چیست؟دو گروه اصلی CHD وجود دارد:
بیماری قلبی مادرزادی سیانوتیک این ناهنجاری های قلبی میزان اکسیژنی را که قلب می تواند به بقیه بدن برساند کاهش می دهد. نوزادانی که با بیماری قلبی مادرزادی سیانوتیک متولد می شوند معمولاً سطح اکسیژن پایینی دارند و نیاز به جراحی دارند. مثالها عبارتند از: ضایعات انسدادی قلب چپ: این ضایعات باعث کاهش جریان خون بین قلب و بقیه بدن شما می شود (جریان خون سیستمیک). به عنوان مثال می توان به سندرم قلب چپ هیپوپلاستیک (زمانی که قلب شما در سمت چپ خیلی کوچک است) و قوس آئورت منقطع (آئورت ناقص است) اشاره کرد. ضایعات انسدادی قلب راست: این ضایعات جریان خون را بین قلب و ریهها کاهش میدهند (جریان خون ریوی). به عنوان مثال می توان به تترالوژی فالوت (گروهی متشکل از چهار ناهنجاری)، ناهنجاری ابشتاین، آترزی ریوی و آترزی تریکوسپید (دریچه ها به درستی رشد نمی کنند) اشاره کرد. ضایعات مخلوط: بدن جریان خون سیستمیک و ریوی را مخلوط می کند. یک مثال جابجایی شریان بزرگ است، به این معنی که دو شریان اصلی که قلب شما را ترک می کنند در جای اشتباهی قرار دارند. دیگری ترانکوس شریانی است، زمانی که قلب شما به جای دو شریان، تنها یک شریان اصلی برای حمل خون به بدن شما دارد. بیماری قلبی مادرزادی سیانوتیک این شامل مسئله ای است که باعث می شود خون به روشی غیرعادی در بدن شما پمپ شود. به عنوان مثال: سوراخ در قلب: یکی از دیواره های قلب شما می تواند دارای یک باز شدن غیر طبیعی باشد. بسته به محل سوراخ، ممکن است به این نقص سپتوم دهلیزی، کانال دهلیزی-بطنی، مجرای شریانی باز یا نقص دیواره بین بطنی گفته شود. مشکل آئورت: آئورت شریان اصلی است که خون را از قلب به بقیه بدن می برد. ممکن است خیلی باریک باشد (کوآرکتاسیون آئورت). یا دریچه آئورت (که برای تنظیم جریان خون باز و بسته می شود) ممکن است در باز شدن محدود باشد یا به جای سه فلپ فقط دو فلپ داشته باشد (به نام دریچه آئورت دو لپه ای). مشکل در شریان ریوی: شریان ریوی خون را از سمت راست قلب به ریه های شما می برد تا اکسیژن دریافت کند. اگر این شریان خیلی باریک باشد به آن تنگی شریان ریوی می گویند. علائم و علل بیماری قلبی مادرزادیعلائم بیماری قلبی مادرزادی ممکن است به محض تولد نوزاد شروع شود یا ممکن است تا اواخر زندگی ظاهر نشود. آنها می توانند شامل موارد زیر باشند:
علائم و نشانه های نقص مادرزادی قلب بسته به موارد زیر بسیار متفاوت است:
چه چیزی باعث بیماری قلبی مادرزادی می شود؟ CHD زمانی اتفاق می افتد که قلب جنین به درستی در رحم رشد نمی کند. دانشمندان به طور کامل نمی دانند که چرا این اتفاق می افتد، اما ممکن است مربوط به موارد زیر باشد:
محققان این عوامل را از عوامل خطر بیماری قلبی مادرزادی می دانند. عوارض بیماری قلبی مادرزادی چیست؟نقایص مادرزادی قلب می تواند احتمال ابتلا به موارد زیر را افزایش دهد:
تشخیص و آزمایش بیماری های مادرزادی قلببیماری مادرزادی قلب چگونه تشخیص داده می شود؟ گاهی اوقات یک ارائه دهنده مراقبت های بهداشتی قبل از تولد نوزاد یک بیماری مادرزادی پیدا می کند. اگر پزشک شما در طول یک سونوگرافی معمول قبل از تولد چیز غیرعادی پیدا کند، ممکن است شما و جنین به آزمایشات بیشتری نیاز داشته باشید. به عنوان مثال، اکوکاردیوگرافی جنین از امواج صوتی بی ضرر برای ایجاد تصاویری از قلب جنین استفاده می کند. ارائه دهندگان سایر مشکلات قلبی را بلافاصله پس از تولد نوزاد تشخیص می دهند. به عنوان مثال، آنها می توانند CHD سیانوتیک را با پالس اکسیمتری تشخیص دهند. این آزمایش ساده و بدون درد از حسگرهایی روی انگشتان دست یا پاهای کودک استفاده می کند تا بفهمد که آیا سطح اکسیژن خیلی پایین است یا خیر. گاهی اوقات، افراد تا اواخر زندگی تشخیص نقص مادرزادی قلب را دریافت نمی کنند. برای تشخیص بیماری مادرزادی قلب چه آزمایشاتی انجام می شود؟ آزمایشاتی که می تواند به تشخیص CHD در نوزادان، کودکان یا بزرگسالان کمک کند عبارتند از:
مدیریت و درمان بیماری مادرزادی قلبیبیماری مادرزادی قلب چگونه درمان می شود؟ درمان بیماری قلبی مادرزادی ممکن است شامل موارد زیر باشد:
عوارض درمان بیماری مادرزادی قلبیعوارض درمان بیماری قلبی مادرزادی بسته به روش متفاوت است. آنها ممکن است شامل موارد زیر باشند:
چه مدت طول می کشد تا پس از این درمان بهبودی حاصل شود؟ بسته به روشی که کودک شما انجام می دهد، ممکن است چند روز، یک هفته یا حتی چند ماه برای بهبودی نیاز داشته باشد. از ارائه دهنده فرزندتان در مورد بهبودی برای روش خاصی که در حال برنامه ریزی است، بپرسید. پیشگیری از بیماری های مادرزادی قلبیآیا می توان از بیماری های مادرزادی قلبی پیشگیری کرد؟ هیچ استراتژی اثبات شده ای برای جلوگیری از CHD وجود ندارد. افراد معمولاً به دلایل ناشناخته با آن متولد می شوند. خارج از کنترل آنهاست چگونه می توانم خطر خود را کاهش دهم؟ دانشمندان هنوز همه پاسخها را در مورد علت نقصهای مادرزادی قلب به جز جهشهای ژنی تصادفی ندارند. اما برخی چیزها - مانند سیگار کشیدن، الکل و برخی داروها - شما را در معرض خطر بیشتری قرار می دهد و باید در دوران بارداری از آنها اجتناب کنید. شما باید دستورالعمل های ارائه دهنده مراقبت های بهداشتی خود را در دوران بارداری دنبال کنید، از جمله:
اگر بیماری قلبی مادرزادی داشته باشم چه انتظاری می توانم داشته باشم؟ چشم انداز افراد مبتلا به بیماری مادرزادی قلبی به نوع مشکل و شدت آن بستگی دارد. اگرچه موارد جدی می تواند تهدید کننده زندگی باشد، بسیاری از افراد مبتلا به CHD زندگی طولانی، نسبتاً طبیعی و رضایت بخشی دارند. چند دهه پیش، تنها 10 درصد از کودکان مبتلا به CHD تا بزرگسالی زنده ماندند. پیشرفت در تشخیص و درمان در حال حاضر به حدود 90٪ کمک می کند تا زنده بمانند. بیماری قلبی مادرزادی چقدر طول می کشد. حتی پس از انجام یک ترمیم جراحی، بیماری مادرزادی قلبی یک وضعیت پزشکی است که باید سالها در مورد آن به ارائهدهندگان خود بگویید. بسته به موقعیت شما، ممکن است بعداً مشکلات ناشی از بیماری مادرزادی قلبی ایجاد شود. چگونه مراقبت کنیم؟ برای حفظ سلامت قلب تا حد امکان و جلوگیری از عوارض بیماری های مادرزادی قلبی:
چه زمانی باید به ارائه دهنده مراقبت های بهداشتی خود مراجعه کنیم؟ شما باید در طول زندگی خود به طور منظم به متخصص قلب مراجعه کنید تا بیماری های مادرزادی قلبی را کنترل و مدیریت کنید و هر گونه عارضه را تشخیص دهید. ممکن است در طول زمان به بیش از یک درمان نیاز داشته باشید تا مشکلات ایجاد شده را برطرف کنید. چه زمانی باید به اورژانس مراجعه کرد؟ یک فرد مبتلا به بیماری مادرزادی قلبی را به اورژانس ببرید یا در صورت تجربه با 911 (یا شماره خدمات اورژانس محلی خود) تماس بگیرید:
چه سوالاتی باید از پزشک بپرسیم؟ ممکن است بخواهید از ارائه دهنده مراقبت های بهداشتی فرزندتان بپرسید:
اگر کودک شما مشکل قلبی دارد، مهم است که به یک متخصص قلب متخصص در CHD مراجعه کنید. هرچه می توانید در مورد مشکل فرزندتان بیاموزید تا بهترین راه های کمک به او را بدانید. دکتر رامین بقایی متخصص جراحی عمومی و فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) میباشد. همچنین ایشان دارای سوابق علمی – آموزشی چون: عضو هیات علمی دانشگاه علوم پزشکی ایران و شهید بهشتی، عضو هیئت بورد جراحی قلب کشور دبیر انجمن جراحان قلب ایران به مدت ۶ سال و سوابق اجرایی چون: ریاست بخش جراحی قلب بیمارستان شهید مدرس به مدت ۳ سال اشاره کرد. خدمات دکتر رامین بقایی
به وبسایت شخصی دکتر رامین بقایی تهرانی مراجعه کنید. شما کاربران گرامی می توانید از طریق شماره تماس های درج شده در وبسایت و یا از طریق فرم های تماس با ما در وبسایت با ایشان در تماس باشید. آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳ ایمیل: info @ dr-baghaei.com اینستاگرام: dr.ramin.baghaei شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱ شماره تماس منشی: ۰۹۰۱۳۰۵۰۶۸۴ منبع: https://dr-baghaei.com/ :: برچسبها: دکتر رامین بقایی تهرانی , فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان) , جراحی بیماری مادرزادی قلبی , پیوند قلب , جراحی آئورت , تشخیص بیماری های قلبی , بهترین جراح قلب , :: بازدید از این مطلب : 64 نوشته شده توسط : دکتر ستایش
غذاهای مضر برای سلامت قلب قلب ما ماهیچه ای شگفت انگیزه که هر روز حدود 100000 بار می تپه و ما رو زنده نگه می داره. برخی مواد غذایی می تونه به سلامت قلب ما کمک کنه در حالی که سایر غذاها می تونن خطر ابتلا به بیماری قلبی و سکته رو افزایش بده. متخصصان قلب معتقدن که برای سلامت قلب باید از خوردن غذاهای زیر اجتناب کرد. اما این به معنی نیس که نمی تونین گاهی اوقات از این مواد غذایی لذت ببرین، اما نباید بخشی از رژیم غذایی معمول شما باشن. گوشت قرمزگوشت قرمز مثه گوشت گاو، گوساله و گوسفند سرشار از کلسترول و چربی اشباع شده هستن. پس، قبل از این که یه استیک آبدار T-bone رو سفارش بدین ، یادتون باشه که چربی حیوانی موجود در گوشت قرمز به ویژه برای قلب و عروق ما مضره و باید درصد کمی از رژیم غذایی ما محدود شه. بدن ما به پروتئین نیاز داره، پس بهتره از منابع پروتئینی سالم تری مثه مرغ، بوقلمون، ماهی و غذاهای دریایی استفاده کنیم. بهتره به جای پروتئین حیوانی از پروتئین های گیاهی مثه توفو، عدس، نخود یا لوبیا سیاه استفاده کنیم! بیکن، هات داگ و سایر گوشت های فرآوری شدهبه نظر می رسه این روزها بیکن همه جا وجود داره - یه سفارش جانبی در بشقاب صبحانه، افزودنی به چیزبرگر. اون قدر در ظروف رایج هس که ممکنه فکر کنین اشکالی نداره که از اون نوار داغ و چرب لذت ببرین. حقیقت اینه که بیکن نه تنها سرشار از چربی اشباع شده هس، بلکه حاوی مقادیر زیادی سدیم هس که هر دو با افزایش خطر بیماری قلبی مرتبطن. همین امر در مورد فرانکفورت ها و گوشت های اغذیه فروشی مانند سالامی، ژامبون و پاسترامی هم صدق می کنه. بنابراین، صبحانه بیکن و تخم مرغ رو به حداقل برسونیم. اما در مورد گوشت هایی که ممکنه به طور منظم از اونا لذت ببریم، به گزینه های سالم تر پایبند باشیم. سیب زمینی سرخ کرده و سایر غذاهای سرخ شدهسیب زمینی سرخ کرده، همراه با تمام غذاهای سرخ شده، حاوی سطوح بالایی از چربی های اشباع شده و چربی های ترانس هس، دو نوع چربی که برای سلامت قلب شما مضره. ولی سیب زمینی سرخ شده نمک هم داره که تهدید دیگه ای برای سلامت قلب و عروق هس. دفعه ی بعدی که هوس کردین، به جای سیب زمینی سرخ شده، کمی سیب زمینی رو برش بدین و پختن روی حرارت با روغن زیتون و انتخاب کنین. همچنین، از ساندویچ مرغ سرخ شده صرف نظر کنین و به جاش طعم فوق العاده مرغ کبابی رو امتحان کنین. نوشیدنی های قندی و غلاتیه کاسه غلات و آب میوه برای صبحانه. یه نوشابه با ناهار. یه نوشیدنی انرژی زا قبل از باشگاه تعجب خواهید کرد که چقدر قند اضافه شده در بسیاری از غذاها و نوشیدنی هایی که اغلب به طور منظم از اونا لذت می برید وجود داره! شکر عامل افزایش وزن هس که می تونه منجر به فشار خون بالا، دیابت و چاقی شه که همگی برای قلب مضره. همچنین، می تونه شریان های شما رو با افزایش سطح تری گلیسیرید و نوعی کلسترول به نام LDL هم تحت تاثیر قرار میده. همچنین، قند اضافی با التهاب در بدن مرتبط هس. به جای نوشابه، سلتزر یا آب رو جایگزین کنیم و حتما برچسب ها رو بخونیم تا بتونیم غذاهایی رو انتخاب کنیم که قند اضافه کمتری دارن. چیپس سیب زمینی و غذاهای میان وعدهبی دلیل به چیپس غذای ناسالم نمی گن! بسته های چیپس سیبزمینی و نمونههای مشابه اونها مانند چیپس ناچو و پنیری، غذاهای بسیار فرآوریشدهای هستن که سرخ شده و با مواد افزودنی همراه با مقادیر بالای سدیم پر میشن. واقعا هیچ چیز سالمی در مورد اونا وجود نداره. غذاهای ناسالم به افزایش وزن، بیماری قلبی و افزایش خطر سکته کمک می کنه. می تونین به جای چیپس به سراغ یه مشت آجیل، دانه یا چیپس میوه خشک برید. لبنیات پرچربلبنیات بخش مهمی از یه رژیم غذایی متعادل هس. اما به خاطر دل خود، بهتره از نسخه های "پرچرب" صرف نظر کنین. در عوض، شیر، ماست و پنیر کم چرب رو انتخاب کنین تا مصرف کلی چربی خودتون و کاهش بدین و در عین حال از مزایای این محصولات لبنی برخوردار شید. در مورد شیر، حتی ممکنه بخواین جایگزین های شیر غیر لبنی مثه شیر بادام یا جو دوسر رو امتحان کنین. محصولات پخته، کلوچه و شیرینیممکنه شیرینی طعم خوشمزه ای داشته باشن، اما نان ها، کلوچه ها و خوراکی های پخته شده همگی حاوی مقادیر زیادی قند و چربی هستن. گرچه گاهی ازشون لذت برد، اما بهتره به عنوان یه جزء اصلی در رژیم غذایی خود قرار ندین. در عوض، هنگامی که هوس چیزی شیرین میکنین، خوراکیهای سالمتری مثه میوه و آجیل رو انتخاب کنین و از شیرینیهای فانتزی یا کوکیهای نانوایی فقط به عنوان یه خوراکی در مواقع خاص لذت ببرین. وقتی نوبت به انتخاب غذا می رسه، روی غذاهای مغذی تمرکز کنین که برای قلب شما مفیده و از غذاهایی که می تونن مانع از انجام کار قلب بشه، دوری کنین. اگه علائمی مثه درد قفسه سینه، تنگی نفس، خستگی، تپش قلب یا سرگیجه دارین، باید به پزشک مراجعه کنین. پزشک معاینه فیزیکی انجام میده و آزمایشاتی رو برای تشخیص بیماری قلبی تجویز میکنه. اگه پزشک تشخیص داد که شما به بیماری قلبی مبتلا هستین، ممکنه شما رو به جراح قلب ارجاع بده. یکی از چالشهای پیدا کردن و مراجعه به جراح قلب یا پزشک قلب، پیدا کردن متخصص واجد شرایط و باتجربه اس. برای یافتن یه جراح قلب یا پزشک قلب واجد شرایط، میتونین از پزشک خود یا دوستان و خانواده تون برای توصیه کمک بگیرین. با توجه به سوابق علمی و تجربی دکتر رامین بقایی تهرانی، میشه ایشون و یکی از بهترین جراحان قلب در ایران دونست از ایشون به عنوان یه جراح قلب خیلی خوب و توانمند نام برد. دکتر رامین بقایی تهرانی فوق تخصص جراحی قلب و عروق بوده و همچنین یکی از پایه گذاران دوره تکمیلی فلوشیپ جراحی بیماری مادرزادی قلبی هستن. ایشون علاوه بر اینکه عضو هیئت علمی دانشگاه هستن، عضو هیئت بورد جراحی قلب هم هستن. از جمله خدمات و فعالیتهای دکتر رامین بقایی:
ارتباط با دکتر رامین بقایی آدرس: تهران – خیابان نلسون ماندلا (جردن)، بالاتر از تقاطع حقانی، خیابان پدیدار، پلاک ۶۲، طبقه سوم، واحد ۳۳ شماره تلفن: ۰۲۱۸۸۶۷۰۳۵۰ ایمیل: info @ dr-baghaei.com اینستاگرام: dr.ramin.baghaei
:: برچسبها: دکتر رامین بقایی تهرانی , فوق تخصص جراحی قلب و عروق , غذاهای مفید برای سلامت قلب , تشخیص بیماری قلبی , , :: بازدید از این مطلب : 180 نوشته شده توسط : دکتر ستایش
تشخیص بیماری آئورت |
||||||||||||||||||||||||||||||||||||||||||||||||||||||||

جراح قلب، پزشکی است که در زمینه انجام عمل جراحی قلب و عروق اصلی اطراف آن تحصیلات و آموزش های پیشرفته ای دارد. جراح قلب کسی است که در درمان شرایط جدی و انجام روش های پیچیده، از جمله جراحی نارسایی قلبی، پیوند قلب، جراحی دریچه قلب، جراحی برای درمان نقایص مادرزادی قلب در کودکان و بیماری های مادرزادی قلبی در بزرگسالان، تعویض دریچه آئورت ترانس کاتتر و کاشت متخصص هستند.
گاهی اوقات جراح قلب یا جراح عمومی قفسه سینه نامیده می شود، این تخصص نام خود را از کلمه یونانی به معنای "سینه" گرفته است. همانطور که از نام آن پیداست، جراحان قلب و عروق در جراحی های اکثر اندام ها و بافت های موجود در قفسه سینه تخصص دارند. این می تواند شامل جراحی بر روی قلب و عروق خونی اصلی متصل، ریه ها، مری (که دهان شما را به معده شما متصل می کند) و نای باشد.
برخی از جراحان قفسه سینه ممکن است تصمیم بگیرند که فقط بر روی شرایط مربوط به قلب، پریکارد (کیسه ای در اطراف قلب) و رگ های خونی اصلی قلب تمرکز کنند. برخی دیگر ممکن است تصمیم بگیرند بر روی سایر شرایط به استثنای قلب و عروق خونی اصلی تمرکز کنند.
یک جراح قلب مادرزادی یا اطفال بر ترمیم مشکلات یا ناهنجاریهای ساختاری که یک فرد در هنگام تولد دارد تمرکز میکند. این میتواند شامل مشکلات دریچههای قلب، سوراخهای دیوارههای بین حفرههای قلب و موارد دیگر باشد. در حالی که برخی از جراحان بر انجام این جراحی ها در بزرگسالان تمرکز می کنند - زیرا غیر معمول نیست که تشخیص مشکل مادرزادی قلبی در بزرگسالی اتفاق می افتد - برخی دیگر در این جراحی ها بر روی کودکان، نوزادان و نوزادان متخصص هستند. عمل آنها فوق العاده تخصصی است و جراحان قلب بسیار اطفال در مقایسه با کسانی که فقط روی بزرگسالان انجام می دهند وجود دارد.
جراح قلب اغلب در چندین روش برای انجام یک نوع جراحی آموزش می بینند. این می تواند شامل جراحی هایی باشد که عبارتند از:
حداقل تهاجمی: این روش ها مشابه روش های باز هستند اما از برش های بسیار کوچکتر و ابزارهای جراحی تخصصی استفاده می کنند. برش های کوچکتر راحت تر بهبود می یابند، درد کمتری دارند، خون کمتری از دست می دهند و به طور کلی خطرات کمتری دارند.
با کمک ربات: یک جراح آموزش دیده خاص می تواند از یک ربات برای کمک به انجام عمل جراحی استفاده کند. جراح که در کنار یک کنسول نزدیک میز عمل نشسته است، با استفاده از ابزارهای متصل به بازوهای مختلف ربات، ربات را هدایت می کند. این ربات همچنین شامل یک دوربین مخصوص است که از طریق یکی از برش ها وارد بدن می شود.
این دوربینها به جراح اجازه میدهند که داخل را ببیند، اغلب به صورت سه بعدی (دقیقاً مانند اکثر مردم چون دو چشم دارند). علاوه بر این، ربات به جراح اجازه می دهد راحت تر در داخل مانور دهد و دامنه حرکتی بیشتری دارد (ابزارها اغلب می توانند 360 درجه بچرخند، بسیار بیشتر از مچ دست جراح).
جراحی قلب به طور معمول یک روش بسیار جدی است. اغلب زمانی انجام می شود که هیچ جایگزین بهتری وجود نداشته باشد - به این معنی که هیچ روش دیگری به اندازه ایمن نیست و احتمالاً به شما کمک نمی کند. در بسیاری از موارد، از قبل زمان خواهید داشت تا در مورد نوع جراحی قلب مورد نیاز خود، انتظارات، نحوه آماده سازی و موارد دیگر اطلاعات کسب کنید.
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
عضو هیئت بورد جراحی قلب
عضو هیئت علمی دانشگاه
تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
دکتر بقایی در طول هفته در بیمارستان های ایران مهر، نیکان ، بهمن، محب مهر و مدرس حضور دارند.
ویزیت های دکتر بقایی صبح ها تا ظهر در بیمارستان مدرس و به مدت دو روز در هفته در مطب صورت می گیرد.
شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
متخصصین قلب و عروق عموما تعیین کننده نیاز یا عدم نیاز جراحی، نوع آن برای بیمار و انجام دهنده اقدامات لازم پیش از عمل هستند همچنین در جراحی نیز کنار تیم اصلی حضور می یابند در مقابل جراحان قلب و عروق به صورت کلی انواع جراحی های قلبی را انجام می دهند. همکاری متخصصین قلب و جراحان قلب می تواند موجب رفع مشکلات قلبی و ضربان های نامنظم بیمار شود.
جراح قلب قبل از هر گونه عملی، باید با انجام یک سری آزمایشات بر روی بیماران، از لزوم انجام عمل جراحی مطمئن شود. یک جراح قلب علاوه بر اینکه وظیفه دارد تا جراحی های پیچیده انجام دهد، باید دائماً با بیماران خود ارتباط داشته باشد و آن ها را در حفظ سلامتی شان بعد از جراحی کمک کند.

تماس با ما
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
راه های ارتباط با دکتر بقایی
دکتر رامین بقایی تهرانی در طول هفته در بیمارستان های ایران مهر، نیکان ، بهمن، محب مهر و مدرس حضور دارند.
ویزیت های دکتر بقایی صبح ها تا ظهر در بیمارستان مدرس و به مدت دو روز در هفته در مطب صورت می گیرد.
شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
جراحی دریچه قلب روشی برای درمان بیماری دریچه قلب است. خدمات کلینیک فوق تخصصی جراحی قلب و عروق کودکان و بزرگسالان دکتر رامین بقایی تهرانی بیماری دریچه قلب شامل حداقل یکی از چهار دریچه قلب است که به درستی کار نمی کند. دریچه های قلب جریان خون را در مسیر صحیح از طریق قلب شما حفظ می کنند. چهار دریچه دریچه میترال ، دریچه سه سر ، دریچه ریوی و دریچه آئورت است. دریچه های قلب از مهم ترین بخش های قلب هستند. کارهای حیاتی که در هم جهت کردن جریان خون و جلوگیری از بازگشت خون به بخش قبلی نقش دارند. این خاصیت دریچه ها به دلیل ساختار آناتومیک و تفاوت فشار بین دوطرف آنها است. قلب دارای 4 دریچه است. 2 دریچه بین دهلیز ها و بطن ها و 2 دریچه بین بطن ها و سرخرگ ها قرار دارند.
دریچه دو لختی یا میترال در سمت چپ بین دهلیز و بطن چپ و دریچه سه لختی یا تریکاسپید در سمت راست بین دهلیز و بطن راست واقع شده است. دریچه آئورت در ابتدای سرخرگ آئورت و دریچه ریوی در ابتدای سرخرگ ریوی قرار دارد.
تاندون های حمایت کننده دریچه های قلب ممکن است دچار کشیدگی یا پارگی شوند. درنتیجه منجرم باز ماندن دریچه هنگام افزایش فشار درون قلب می شود. جراح با ترمیم این تاندون ها می تواند باعث بهبود وضعیت دریچه شود. ترمیم دریچه گزینه بهتری نسبت به تعویض دریچه است. زیرا در دراز مدت اثر بهتری دارد و احتمال لخته شدن خون کمتر است. اما در بعضی بیماران میزان آسیب دریچه بیشتر از حدی است که بتوان آن را ترمیم کرد.

روش عملکرد دریچه های مکانیکی یا بیولوژیکی قلب همانند دریچه طبیعی بدن است؛ با تغییر فشار دو طرف دریچه، باز و بسته می شود. احتمال تشکلیل لخته بر روی دریچه مکانیکی وجود دارد بنابراین بیمار باید همیشه دارو های ضد لخته خون مانند وارفارین مصرف کند. در دریچه های بیولوژیک احتمال تشکیل لخته خون کمتر است و نیازی به مصرف کوتاه مدت وارفارین است؛ اما به اندازه دریچه های مکانیکی ماندگاری ندارد و باید پس از 10 الی 15 سال، دریچه بیولوژیک را تعویض کرد. این دریچه ها از قلب های اهدایی یا از حیونات گرفته می شود. دریچه هایی اهدایی ماندگاری بیشتری در بدن دارد.
دریچه مکانیکی برای افراد زیر 70 سال که با مصرف پیوسته وارفارین، مشکل جدی برایشان پیش نمی آید توصیه می شود. اما برای زنان باردار و سالمندانی که مصرف وارفارین برای آنها مشکل ایجاد می کند، توصیه نمی شود. در روش دیگر پیوند دریچه، از دریچه سینی ریوی شما به جای دریچه آسیب دیده میترال استفاده می شود و جای دریچه ریوی از یک دریچه اهدایی یا دریچه حیوانات استفاده می شود.
خطرات احتمالی ترمیم دریچه قلب یا جراحی تعویض عبارتند از: خونریزی حین یا بعد از جراحی. لخته شدن خون که می تواند باعث حمله قلبی ، سکته مغزی یا مشکلات ریوی شود.
جراحی دریچه قلب جراحی قلب باز از طریق استخوان سینه ، در قفسه سینه است. این یک عمل جراحی بزرگ است که می تواند دو ساعت یا بیشتر طول بکشد و بهبودی آن اغلب چندین هفته طول می کشد.
شما می توانید انتظار داشته باشید که حدود یک هفته در بیمارستان بمانید ، از جمله حداقل 1 تا 3 روز در بخش مراقبت های ویژه (ICU). بهبودی بعد از جراحی دریچه بسته به میزان سلامتی شما قبل از عمل ممکن است طولانی شود.
تعویض دریچه آئورت ترانس کاتر (TAVR) یک روش کم تهاجمی برای جایگزینی دریچه آئورت باریک است که قادر به باز شدن مناسب نیست (تنگی دریچه آئورت). در این روش ، پزشکان یک کاتتر را در پا یا سینه شما قرار داده و آن را به قلب شما هدایت می کنند.
بعد از داشتن دریچه مصنوعی ، عملکرد قلب و زندگی شما تا حد زیادی به حالت طبیعی برمی گردد. اگر قبل از جراحی علائمی داشتید ، باید احساس بهتری نسبت به قبل از جراحی داشته باشید. به عنوان مثال دیگر نباید تنگی نفس و خستگی داشته باشید.
متوسط سن بیمار 53 تا 92 سال بود. محققان چندین تجزیه و تحلیل زیرگروه را برای بررسی تأثیر عوامل مختلف انجام دادند. این موارد شامل سن بیمار ، خواه مطالعه شامل شیرآلات مکانیکی و خطر سوگیری مطالعه نیز باشد.
شکر ، نمک ، چربی. با گذشت زمان ، مقادیر بالای نمک ، شکر ، چربی اشباع شده و کربوهیدرات های تصفیه شده خطر حمله قلبی یا سکته را افزایش می دهد.
اجتناب: دانه های تصفیه شده
فردی که تحت عمل جراحی دریچه های قلب باز قرار می گیرد باید 7 تا 10 روز در بیمارستان بماند. این شامل حداقل یک روز در بخش مراقبت های ویژه بلافاصله پس از عمل است.
توت فرنگی ، بلوبری ، توت سیاه و تمشک مملو از مواد مغذی مهمی است که نقشی اساسی در سلامت قلب دارند. توت همچنین سرشار از آنتی اکسیدان هایی مانند آنتوسیانین است که از استرس اکسیداتیو و التهاب محافظت کننده در ایجاد بیماری های قلبی محافظت می کند.
درباره ما
ایمیل: info@dr-baghaei.com
منبع: https://dr-baghaei.com/

آنوریسم آئورت یک برآمدگی بالون مانند در آئورت است، شریان بزرگی که خون را از قلب از طریق قفسه سینه و تنه حمل می کند. آنوریسمهای آئورت میتوانند تشریح یا پاره شوند: نیروی پمپاژ خون میتواند لایههای دیواره سرخرگ را شکافته و اجازه دهد خون بین آنها نشت کند.
آنوریسم آئورت بزرگ شدن یا برآمدگی غیر طبیعی دیواره آئورت است. آنوریسم می تواند در هر جایی از درخت عروقی رخ دهد. برآمدگی یا بادکنک ممکن است به صورت زیر تعریف شود:
دوکی شکل: به شکل یکنواخت، به طور مساوی در امتداد بخش کشیده و لبه های آئورت ظاهر می شود.
آنوریسم ساکولار: تاول کوچک با طرفین در یک طرف آئورت که در ناحیه ضعیف شده دیواره آئورت تشکیل می شود.
آنوریسم می تواند در هر نقطه از آئورت ایجاد شود:
آنوریسم هایی که در بخشی از آئورت که از داخل شکم می گذرد (آئورت شکمی) رخ می دهد، آنوریسم آئورت شکمی نامیده می شود.
آنوریسم آئورت که در ناحیه قفسه سینه ایجاد می شود آنوریسم آئورت توراسیک نامیده می شود و می تواند ریشه آئورت، آئورت صعودی، قوس آئورت یا آئورت نزولی را درگیر کند.
به آنوریسم هایی که آئورت را در شکم و قفسه سینه درگیر می کند، آنوریسم آئورت سینه ای شکمی می گویند.
آنوریسم آئورت شکمی و آنوریسم قفسه سینه تنها نوع آنوریسم نیستند. آنوریسم می تواند در سایر رگ های خونی ایجاد شود:
پوپلیتئال: آنوریسم در شریان پشت زانو
کلیه: آنوریسم در کلیه؛ یک وضعیت بسیار نادر
احشایی: آنوریسم در اندام داخلی و/یا روده
در بیماری دریچه قلب، یک یا چند دریچه در قلب شما به درستی کار نمی کند.
قلب شما دارای چهار دریچه است که جریان خون را در جهت صحیح نگه می دارد. در برخی موارد، یک یا چند شیر به درستی باز یا بسته نمی شوند. این می تواند باعث شود که جریان خون از طریق قلب شما به بدن شما مختل شود.
درمان بیماری دریچه قلب شما به دریچه قلب آسیب دیده و نوع و شدت بیماری بستگی دارد. گاهی اوقات بیماری دریچه قلب نیاز به جراحی برای ترمیم یا تعویض دریچه قلب دارد.
برخی از افراد مبتلا به بیماری دریچه قلب ممکن است برای چندین سال علائمی نداشته باشند. هنگامی که علائم و نشانه ها ظاهر می شوند، ممکن است شامل موارد زیر باشند:
چهار دریچه قلب که جریان خون را در جهت درست نگه میدارند عبارتند از: دریچههای میترال، سه لتی، ریوی و آئورت. هر دریچه دارای فلپ هایی است که در هر ضربان قلب یک بار باز و بسته می شوند. اگر یک یا چند دریچه به درستی باز یا بسته نشوند، جریان خون از طریق قلب به بدن شما مختل می شود.
بیماری دریچه قلب ممکن است در بدو تولد وجود داشته باشد (مادرزادی). همچنین می تواند در بزرگسالان به دلایل و شرایط بسیاری مانند عفونت ها و سایر بیماری های قلبی رخ دهد.
مشکلات دریچه قلب عبارتند از:
نارسایی. فلپ های دریچه به درستی بسته نمی شوند و باعث نشت خون به سمت عقب در قلب شما می شود. این معمولاً به دلیل برآمدگی فلپ های دریچه به عقب رخ می دهد، وضعیتی به نام پرولاپس.
تنگی مجرا. فلپ های سوپاپ ضخیم یا سفت می شوند و احتمالاً به هم جوش می خورند. این منجر به باریک شدن باز شدن دریچه و کاهش جریان خون در دریچه می شود.
آترزیا دریچه تشکیل نشده است، و یک ورقه جامد از بافت، جریان خون بین حفره های قلب را مسدود می کند.
عوامل متعددی می توانند خطر ابتلا به بیماری دریچه قلب را افزایش دهند، از جمله:
بیماری دریچه قلب می تواند عوارض زیادی ایجاد کند، از جمله:
یکی از روش های درمان آئورت عروقی، جراحی بسته یا اندوواسکولار می باشد. این روش به شکل بدون بیهوشی کامل انجام می شود. در جراحی آئورت به روش اندوواسکولار، می توان گفت وضع عمومی بیمار خوب است و پس از آن می تواند وارد بخش جراحی عروق منتقل شود. در جراحی باز این عمل، بسیار خطرناک می باشد به این دلیل که این دسته از بیماران دچار ضعف هستند و عمل جراحی آئورت برای آنها سنگین می باشد.
نشانی: تهران – خیابان نلسون ماندلا(جردن) – بالاتر از تقاطع حقانی – خیابان پدیدار – پ ۶۲ – طبقه سوم – واحد ۳۳
راه های ارتباط با دکتر رامین بقایی تهرانی
دکتر بقایی در طول هفته در بیمارستان های ایران مهر، نیکان ، بهمن، محب مهر و مدرس حضور دارند.
ویزیت های دکتر بقایی صبح ها تا ظهر در بیمارستان مدرس و به مدت دو روز در هفته در مطب صورت می گیرد.
شماره تماس: ۸۸۶۷۰۳۵۰-۰۲۱
منبع: https://dr-baghaei.com/
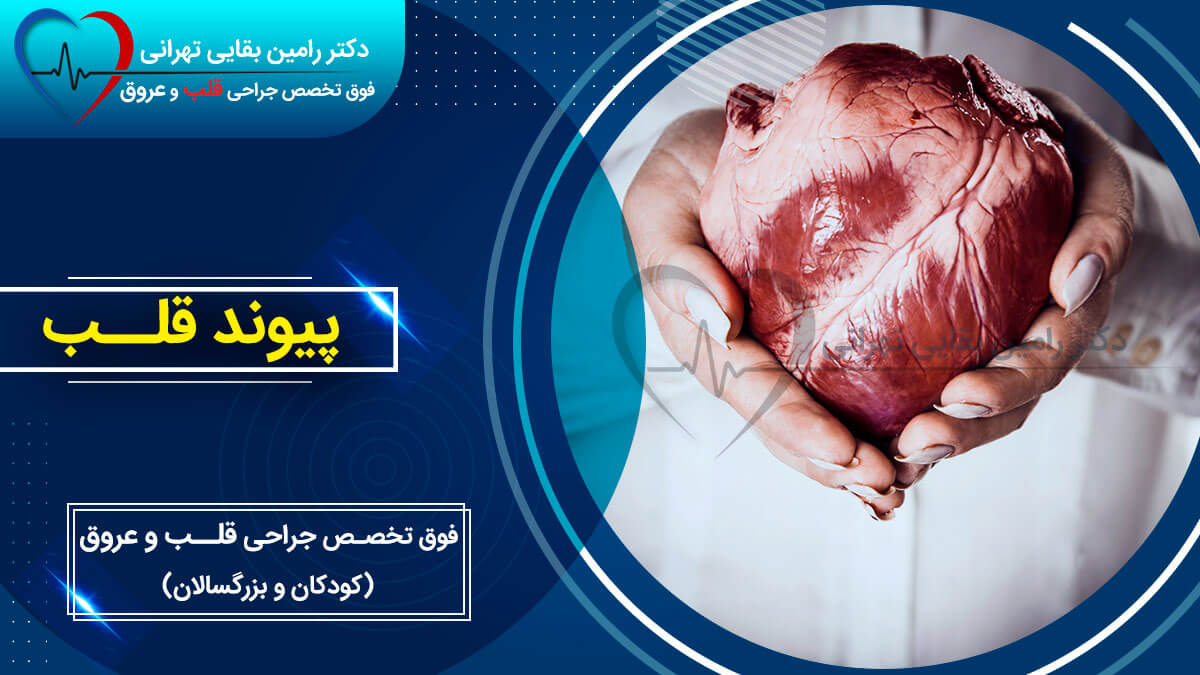
پیوند قلب جایگزینی جراحی قلب بیمار با قلب سالم اهداکننده است. اهداکننده فردی است که فوت کرده و خانواده او با اهدای اعضای عزیز خود موافقت کرده اند. از زمان انجام اولین پیوند قلب انسان در سال 1967، پیوند قلب از یک عمل تجربی به یک درمان ثابت برای بیماری قلبی پیشرفته تبدیل شده است. افرادی که نارسایی قلبی پیشرفته (مرحله پایانی) دارند، اما در غیر این صورت جسمی سالم هستند، ممکن است برای پیوند قلب در نظر گرفته شوند.
برای انجام پیوند قلب، ابتدا باید در لیست پیوند قرار بگیرید. اما، قبل از اینکه بتوانید در لیست پیوند قرار بگیرید، باید یک فرآیند غربالگری دقیق را طی کنید. تیمی متشکل از پزشکان قلب، پرستاران، مددکاران اجتماعی و متخصصان اخلاق زیستی، سابقه پزشکی، نتایج آزمایشات تشخیصی، تاریخچه اجتماعی و نتایج آزمایشات روانشناختی شما را بررسی میکنند تا ببینند آیا میتوانید از این روش جان سالم به در ببرید و سپس مراقبتهای مستمر مورد نیاز برای زندگی سالم را انجام دهید. پس از تأیید، باید منتظر بمانید تا اهداکننده در دسترس باشد. این روند می تواند طولانی و استرس زا باشد. یک شبکه حمایتی از خانواده و دوستان برای کمک به شما در این دوران مورد نیاز است. تیم مراقبت های بهداشتی شما را از نزدیک تحت نظر خواهند داشت تا نارسایی قلبی شما را تا زمانی که قلب اهدا کننده پیدا شود کنترل کند. در صورتی که قلب در دسترس باشد، بیمارستان باید همیشه بداند که کجا با شما تماس بگیرد. اهداکنندگان پیوند قلب افرادی هستند که ممکن است اخیراً مرده باشند یا دچار مرگ مغزی شده باشند، به این معنی که اگرچه بدن آنها توسط دستگاهها زنده نگه داشته میشود، اما مغز هیچ نشانهای از حیات ندارد. بارها این اهداکنندگان بر اثر تصادف رانندگی، ضربه شدید به سر و یا شلیک گلوله جان خود را از دست دادند.
هنگامی که قلب اهدا کننده در دسترس می شود، یک جراح از مرکز پیوند برای برداشتن قلب اهداکننده می رود. قلب در حین انتقال به گیرنده خنک شده و در محلول مخصوص ذخیره می شود. جراح قبل از شروع جراحی پیوند از سلامت قلب اهداکننده اطمینان حاصل می کند. جراحی پیوند در اسرع وقت پس از در دسترس قرار گرفتن قلب اهداکننده انجام خواهد شد. در طول پیوند قلب، بیمار روی دستگاه قلب-ریه قرار می گیرد. این دستگاه به بدن اجازه می دهد تا اکسیژن و مواد مغذی حیاتی را از خون دریافت کند حتی اگر قلب در حال عمل باشد. جراحان سپس قلب بیمار را به جز دیواره های پشتی دهلیزها، اتاق های فوقانی قلب، خارج می کنند. پشت دهلیزهای قلب جدید باز شده و قلب در جای خود دوخته می شود. جراحان سپس رگ های خونی را به هم متصل می کنند و اجازه می دهند خون در قلب و ریه ها جریان یابد. با گرم شدن قلب، شروع به تپیدن می کند. جراحان قبل از خارج کردن بیمار از دستگاه قلب و ریه، تمام رگهای خونی متصل و حفرههای قلب را از نظر نشت بررسی میکنند. این یک عمل پیچیده است که از چهار تا 10 ساعت طول می کشد. اکثر بیماران در عرض چند روز پس از جراحی بیدار می شوند و اگر هیچ نشانه ای از رد فورا اندام از بدن وجود نداشته باشد، بیماران مجاز هستند در عرض 7 تا 16 روز به خانه بروند.
شایع ترین علل مرگ پس از پیوند قلب، عفونت و پس زدن است. بیمارانی که داروهایی برای جلوگیری از رد قلب جدید مصرف میکنند در معرض آسیب کلیه، فشار خون بالا، پوکی استخوان (نازک شدن شدید استخوانها که میتواند باعث شکستگی شود) و لنفوم (نوعی سرطان که بر سلولهای سیستم ایمنی تأثیر میگذارد) هستند. سیستم). آترواسکلروز شریان های قلب یا بیماری عروق کرونر تقریباً در نیمی از بیمارانی که پیوند دریافت می کنند ایجاد می شود. و بسیاری از آنها هیچ علامتی مانند آنژین (درد قفسه سینه) ندارند، زیرا در قلب جدید خود هیچ احساسی ندارند.
به طور معمول، سیستم ایمنی بدن از بدن در برابر عفونت محافظت می کند. این زمانی اتفاق میافتد که سلولهای سیستم ایمنی در اطراف بدن حرکت میکنند و هر چیزی را که خارجی یا متفاوت از سلولهای بدن به نظر میرسد، بررسی میکنند. پس زدن زمانی اتفاق میافتد که سلولهای ایمنی بدن قلب پیوند شده را متفاوت از بقیه بدن تشخیص دهند و سعی کنند آن را از بین ببرند. اگر سیستم ایمنی به حال خود رها شود، به سلول های یک قلب جدید آسیب می رساند و در نهایت آن را از بین می برد.
برای جلوگیری از رد عضو ، بیماران چندین دارو به نام سرکوب کننده های ایمنی دریافت می کنند. این داروها سیستم ایمنی را سرکوب می کنند تا قلب جدید آسیب نبیند. از آنجایی که رد می تواند هر زمانی پس از پیوند اتفاق بیفتد، داروهای سرکوب کننده سیستم ایمنی یک روز قبل از پیوند و پس از آن تا پایان عمر به بیماران داده می شود. برای جلوگیری از رد پیوند قلب، گیرندگان پیوند قلب باید به شدت به رژیم دارویی سرکوب کننده سیستم ایمنی خود پایبند باشند. محققان به طور مستمر روی داروهای سرکوب کننده ایمنی ایمن تر، مؤثرتر و با تحمل خوب کار می کنند. با این حال، سرکوب بیش از حد ایمنی می تواند منجر به عفونت های جدی شود. بدون سیستم ایمنی کافی فعال، بیمار به راحتی می تواند به عفونت های شدید مبتلا شود. به همین دلیل، داروهایی نیز برای مبارزه با عفونت ها تجویز می شود.
گیرندگان پیوند قلب از نظر علائم رد شدن به دقت تحت نظر قرار می گیرند. پزشکان اغلب نمونه هایی از قطعات کوچک قلب پیوند شده را برای بررسی زیر میکروسکوپ می گیرند. این روش که بیوپسی نامیده می شود، شامل پیش بردن یک لوله نازک به نام کاتتر از طریق ورید به سمت قلب است. در انتهای کاتتر یک بیوپتوم وجود دارد، ابزار کوچکی که برای بریدن یک تکه بافت استفاده می شود. اگر بیوپسی سلول های آسیب دیده را نشان دهد، دوز و نوع داروی سرکوب کننده سیستم ایمنی ممکن است تغییر کند. نمونه برداری از عضله قلب معمولاً به صورت هفتگی برای سه تا شش هفته اول پس از جراحی، سپس هر سه ماه یک بار در سال اول و سپس هر سال پس از آن انجام می شود. برای شما حیاتی است که از علائم احتمالی پس زدن و عفونت آگاه باشید تا بتوانید آنها را به پزشک خود گزارش دهید و بلافاصله تحت درمان قرار بگیرید.
علائم رد عضو عبارتند از:
با سرکوب بیش از حد ایمنی، سیستم ایمنی بدن می تواند کند شود و بیمار به راحتی به عفونت های شدید مبتلا شود. به همین دلیل داروهایی نیز برای مبارزه با عفونت ها تجویز می شود. برای شما حیاتی است که از علائم احتمالی پس زدن و عفونت آگاه باشید تا بتوانید آنها را به پزشک خود گزارش دهید و بلافاصله تحت درمان قرار بگیرید.
علائم هشدار دهنده عفونت عبارتند از:
اگر هر یک از این علائم رد عضو یا عفونت را دارید، فوراً به پزشک خود اطلاع دهید. به استثنای نیاز به مصرف داروی مادام العمر برای جلوگیری از رد قلب اهدایی، بسیاری از گیرندگان پیوند قلب زندگی فعال و پرباری دارند. با این حال، مواردی وجود دارد که باید در نظر داشت:
داروها همانطور که گفته شد پس از پیوند قلب، بیماران باید چندین دارو مصرف کنند. مهمترین آنها مواردی هستند که بدن را از رد پیوند جلوگیری می کند. این داروها که باید مادام العمر مصرف شوند، می توانند عوارض جانبی قابل توجهی از جمله فشار خون بالا، احتباس مایعات، رشد بیش از حد مو، پوکی استخوان و آسیب احتمالی کلیه ایجاد کنند. برای مبارزه با این مشکلات، اغلب داروهای اضافی تجویز می شود.
ورزش. دریافت کنندگان پیوند قلب می توانند ورزش کنند و تشویق می شوند برای بهبود عملکرد قلب و جلوگیری از افزایش وزن ورزش کنند. با این حال، به دلیل تغییرات در قلب مربوط به پیوند، بیماران باید قبل از شروع یک برنامه ورزشی با پزشک یا متخصص توانبخشی قلبی خود صحبت کنند. از آنجایی که اعصاب منتهی به قلب در حین عمل قطع می شوند، قلب پیوندی سریعتر (حدود 100 تا 110 ضربه در دقیقه) از قلب طبیعی (حدود 70 ضربه در دقیقه) می زند. قلب جدید نیز کندتر به ورزش پاسخ می دهد و ضربان خود را به سرعت قبل افزایش نمی دهد.
رژیم غذایی. پس از پیوند قلب، بیمار ممکن است نیاز به پیروی از یک رژیم غذایی خاص داشته باشد، که ممکن است شامل بسیاری از تغییرات رژیم غذایی مشابه قبل از جراحی باشد. رژیم کم سدیم خطر فشار خون بالا و احتباس مایعات را کاهش می دهد. پزشک شما در مورد نیازهای غذایی خاص شما صحبت خواهد کرد و یک متخصص تغذیه می تواند به شما در درک دستورالعمل های خاص رژیم غذایی کمک کند.
مدت زمان زندگی پس از پیوند قلب به عوامل زیادی از جمله سن، سلامت عمومی و پاسخ به پیوند بستگی دارد. آمارهای اخیر نشان می دهد که 75 درصد از بیماران پیوند قلب حداقل پنج سال پس از عمل جراحی زندگی می کنند. تقریباً 85٪ به کار یا سایر فعالیت هایی که قبلاً از آنها لذت می بردند باز می گردند. بسیاری از بیماران از شنا، دوچرخه سواری، دویدن یا ورزش های دیگر لذت می برند.
اکثر افرادی که پیوند قلب دریافت می کنند از کیفیت زندگی خوبی برخوردار می شوند. بسته به شرایط خود، ممکن است بتوانید بسیاری از فعالیت های روزمره زندگی خود را از سر بگیرید، مانند بازگشت به کار، شرکت در سرگرمی ها و ورزش. با پزشک خود صحبت کنید که چه فعالیت هایی برای شما مناسب است. برخی از زنانی که پیوند قلب انجام داده اند ممکن است باردار شوند. با این حال، اگر قصد بچه دار شدن بعد از پیوند خود را دارید، با پزشک خود صحبت کنید. شما احتمالاً قبل از باردار شدن به تنظیمات دارویی نیاز خواهید داشت، زیرا برخی از داروها می توانند باعث عوارض بارداری شوند.
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
عضو هیئت علمی دانشگاه
منبع: https://dr-baghaei.com/

بیماری عروق کرونر، تجمع پلاک در شریانها است که خون غنی از اکسیژن را به قلب شما میرساند. پلاک باعث باریک شدن یا انسداد می شود که می تواند منجر به حمله قلبی شود. علائم شامل درد یا ناراحتی قفسه سینه و تنگی نفس است. درمانها شامل تغییرات سبک زندگی و داروهایی هستند که عوامل خطر و/یا احتمالاً جراحی را هدف قرار میدهند.
بیماری عروق کرونر باریک شدن یا انسداد عروق کرونر است که معمولاً به دلیل تجمع مواد چربی به نام پلاک ایجاد می شود. به بیماری عروق کرونر، بیماری عروق کرونر قلب، بیماری ایسکمیک قلب و بیماری قلبی نیز گفته می شود.
شریان های کرونر رگ های خونی هستند که خون غنی از اکسیژن را به ماهیچه قلب شما می رسانند تا آن را پمپاژ کنند. عروق کرونر مستقیماً بالای عضله قلب شما قرار دارند. شما چهار شریان کرونر اصلی دارید:
بیماری عروق کرونر ناشی از تصلب شرایین است. آترواسکلروز تجمع پلاک در داخل شریان های شما است. پلاک شامل کلسترول، مواد چرب، مواد زائد، کلسیم و ماده لخته ساز فیبرین است. همانطور که پلاک ها روی دیواره های شریان شما جمع می شوند، عروق شما باریک و سفت می شوند. پلاک می تواند شریان های شما را مسدود یا به آن آسیب برساند، که جریان خون را به عضله قلب شما محدود یا متوقف می کند. اگر قلب شما خون کافی دریافت نکند، نمی تواند اکسیژن و مواد مغذی مورد نیاز خود را برای عملکرد صحیح دریافت کند. این وضعیت ایسکمی نامیده می شود. نرسیدن خون کافی به عضله قلب می تواند منجر به ناراحتی قفسه سینه یا درد قفسه سینه (به نام آنژین) شود. همچنین شما را در معرض خطر حمله قلبی قرار می دهد.
اگر:
اگر این عوامل خطر را دارید، با پزشک خود صحبت کنید. آنها ممکن است بخواهند شما را برای بیماری عروق کرونر آزمایش کنند. ممکن است ندانید که مبتلا به بیماری عروق کرونر هستید زیرا ممکن است در ابتدا علائمی نداشته باشید. ایجاد پلاک در شریان های شما سال ها تا دهه ها طول می کشد. اما با باریک شدن شریانها، ممکن است علائم خفیفی را مشاهده کنید که نشان میدهد قلب شما برای رساندن خون غنی از اکسیژن به بدن شما سختتر پمپاژ میکند. شایع ترین علائم درد قفسه سینه یا تنگی نفس است، به ویژه پس از فعالیت بدنی سبک مانند بالا رفتن از پله ها، اما حتی در حالت استراحت. گاهی اوقات تا زمانی که دچار حمله قلبی نشوید، متوجه بیماری عروق کرونر خود نمی شوید. علائم حمله قلبی عبارتند از:
علائم حمله قلبی در زنان می تواند کمی متفاوت باشد و عبارتند از:
اولین قدم در درمان بیماری عروق کرونر، کاهش عوامل خطر است. این شامل ایجاد تغییرات در سبک زندگی شما است.
روشهای مداخلهای، درمانهای غیرجراحی برای خلاص شدن از تجمع پلاک در شریانها و جلوگیری از انسداد هستند. روش های رایج آنژیوپلاستی با بالون و استنت گذاری است. این روش ها با یک لوله بلند و نازک به نام کاتتر انجام می شود. از طریق یک برش کوچک در شریان مچ دست یا بالای ساق پا وارد می شود و به ناحیه مسدود یا باریک شریان هدایت می شود. بالون قطر شریان را باز می کند تا جریان خون را به قلب بازگرداند. یک استنت (داربست فنر مانند فلزی کوچک) در جای خود گذاشته می شود تا شریان شما را باز نگه دارد.
جراحی بای پس عروق کرونر (CABG) شامل ایجاد یک مسیر جدید برای جریان خون در صورت انسداد در بیماری عروق کرونر است. در بیشتر موارد، جراح رگ های خونی را از قفسه سینه، بازو یا پای شما برمی دارد و مسیر جدیدی برای رساندن خون غنی از اکسیژن به قلب ایجاد می کند. اگر گزینههای درمانی سنتی موفقیتآمیز نبودند، متخصص قلب شما ممکن است گزینههای درمانی دیگری مانند ضربان ضد ضربان خارجی (EECP) را توصیه کند. در این روش، از کافهای بادی (مانند کافهای فشار خون) برای فشار دادن رگهای خونی در قسمت پایین بدن شما استفاده میشود. این به بهبود جریان خون به قلب کمک می کند و به ایجاد بای پس های طبیعی (گردش خون جانبی) در اطراف عروق کرونر مسدود شده کمک می کند. ضد پالس خارجی تقویت شده یک درمان احتمالی برای کسانی است که آنژین مزمن پایدار دارند و نمی توانند یک روش تهاجمی یا جراحی بای پس انجام دهند و با دارو تسکین نمی یابند.
مطمئناً می توانید تغییراتی ایجاد کنید که احتمال ابتلا به بیماری عروق کرونر را کاهش دهد، اما این وضعیت 100٪ قابل پیشگیری نیست. این به این دلیل است که دو نوع عامل خطر وجود دارد: آنهایی که قابل تغییر نیستند (غیر قابل تغییر) و آنهایی که می توانند (تغییر پذیر) باشند. با این حال، عوامل خطر زیادی وجود دارد که می توانید آنها را اصلاح کنید. اینها عمدتاً تغییراتی در سبک زندگی هستند مانند کاهش وزن در صورت اضافه وزن، ترک سیگار در صورت سیگار کشیدن، نگه داشتن فشار خون و سطح کلسترول در سطح هدف و مدیریت دیابت. برای مثالهای بیشتر، «تغییرات سبک زندگی» را در بخش درمان این مقاله ببینید. به خاطر داشته باشید که هر چه عوامل خطر بیشتری داشته باشید، احتمال ابتلا به بیماری قلبی بیشتر است. خوشبختانه، شما می توانید با کنترل عوامل خطر که قابل تغییر هستند، به خود کمک کنید و خطر بیماری را کاهش دهید.
فوق تخصص جراحی قلب و عروق (کودکان و بزرگسالان)
یکی از پایه گذاران دوره تکمیلی (فلوشیپ جراحی بیماری مادرزادی قلبی)
در سطح وزارت بهداشت
عضو هیئت بورد جراحی قلب
عضو هیئت علمی دانشگاه
منبع: https://dr-baghaei.com/
|
| |
| وب : | |
| پیام : | |
| 2+2=: | |
| (Refresh) | |
|
متن دلخواه شما
|
|